Лечение пролежней у лежачих больных
Содержание:
Что такое пролежни
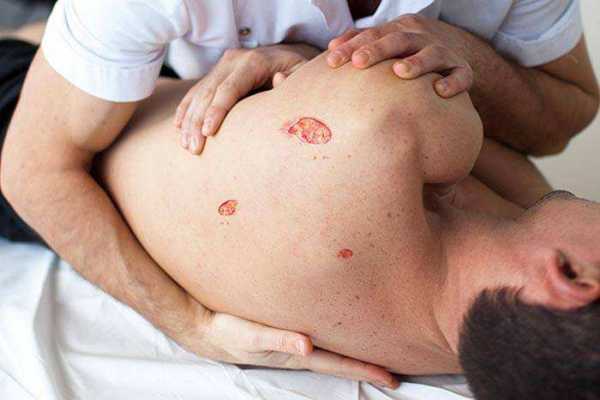
Пролежень — это повреждение кожи в результате длительного давления на ограниченную область, имеющее локальные границы, очаг поражения кожи и подлежащих тканей, образующийся, как правило, над костными выступами вследствие сдавления или сочетанного воздействия сдавления и силы сдвига. Теоретически пролежни могут развиваться везде где есть костные выступы, но чаще всего это происходит в области крестца, затылка и ягодиц. Травмирование становится результатом трения, смещения и набухания кожных покровов, по причине которых создается благоприятная среда для бактериального заражения, что приводит к развитию воспалительных процессов и омертвению тканей.
Пролежни могут образовываться на пятках, локтях, коленях, пальцах ног, в области подвздошной и бедренной кости человека.
Причины пролежней
 Пролежни возникают в результате совокупного или раздельного воздействия следующих факторов:
Пролежни возникают в результате совокупного или раздельного воздействия следующих факторов:
- продолжительное наружное давление;
-
трение об одежду или постель при неправильном перемещении пациента в постели;
- при наклонном положении, когда возникает сдвиг между опорными тканями и мышцами и неподвижными наружными кожными покровами, взаимодействующими с внешними поверхностями, особенно, у пациентов - «колясочников»;
- повышенная влажность — контакт кожи с потом и мочой приводят к повреждению тканей и их набуханию, что создает благоприятную среду для распространения микробов и бактерий.
Чаще всего причинами образования пролежней у лежачих больных являются:
- недостаточный уход или полное его отсутствие;
- нарушение естественной влажности кожных покровов — очень сухая или неестественно влажная кожа;
- избыточный вес пациента;
- недержание мочи или сочетанное недержание мочи и кала;
- анемия;
- болезни, сопровождающиеся нарушением кровообращения, приводящие к нарушению способности к заживлению ран: различные заболевания периферических артерий, сахарный диабет, венозная недостаточность, применение цитостатиков;
- дефицит белка;
- ограниченная подвижность, в том числе продолжительный постельный режим;
- возраст старше 65 лет - в зрелом возрасте происходит уменьшение подкожного жира и ухудшение качества кровотока, что ускоряет появление пролежней в случае вынужденной иммобилизации;
- у детей могут наблюдаться тяжелые неврологические изменения, связанные с травмами позвоночника и церебральным параличом, которые при ненадлежащем качестве ухода также могут спровоцировать появление пролежней;
- пролежни могут быть спровоцированы продолжительным ношением плохо подобранного медицинского медицинского оборудования - гипсов, шин, средств индивидуальной защиты;
- известны случаи образования пролежней на слизистых оболочках вследствие сдавливания плохо подогнанными зубными протезами, неправильно установленными эндотрахеальными трубками и т.д.
Риск пролежней особенно велик для тяжелобольных, вынужденных подолгу находиться в неподвижном положении, вследствие комы, паралича, после перенесенных операций, а также для людей, много времени проводящих в инвалидном кресле.
Симптомы пролежней
На разных стадиях повреждений кожного покрова присутствует своя симптоматика.
- На первом этапе заметно покраснение участка кожи над костным выступом. Область локализации может иметь температуру, отличную от температуры остального тела, быть более плотной или, наоборот, более мягкой.
- На второй стадии развиваются эрозионные процессы — нарушается целостность кожного покрова, могут появляться волдыри, но подкожная клетчатка при этом еще не повреждена.
- На третьем этапе поражена кожа по всей толщине, но мышцы и кости еще не затронуты.
- Четвертая стадия характеризуется повреждениями, затрагивающими мышцы, кости и связки.
Кроме этого встречаются повреждения, которые нельзя отнести к той или иной стадии, когда глубину поражения определить невозможно из-за покрывающего его струпа.
Анализы и диагностика пролежней
Диагностика пролежня проводится травматологом или гнойным хирургом на основании внешнего осмотра кожных покровов и опроса лиц, ухаживающих за больным. Назначается общий анализ крови, исследование мазка из раны. В отдельных случаях проводится биопсия на предмет выявления рака кожи.
Если при осмотре пролежня наблюдается активная экссудация, общая болезненность, высока вероятность присоединенной инфекции. Рекомендуется анализ крови и посев на бактериальные инфекции.
Повышение температуры тела и высокий уровень лейкоцитов в крови чаще всего свидетельствует о флегмоне или остеомиелите. Для дальнейшей диагностики рекомендуется биопсия, если это возможно.
Для определения степени распространения пролежня рекомендуется МРТ. Этот способ диагностики наиболее точно определяет наличие свищей и дренирующих ходов.
Почему недопустимо лечение пролежней народными средствами
 Пролежни хорошо поддаются лечению в домашних условиях только на первой и второй стадии. Однако нельзя использовать для этого народные методы и рецепты, а лишь доказавшие свою эффективность современные средства. Более запущенные случаи необходимо лечить в клинических условиях под наблюдением врача.
Пролежни хорошо поддаются лечению в домашних условиях только на первой и второй стадии. Однако нельзя использовать для этого народные методы и рецепты, а лишь доказавшие свою эффективность современные средства. Более запущенные случаи необходимо лечить в клинических условиях под наблюдением врача.
Главный принцип профилактики и лечения пролежней — восстановление кровообращения в месте поражения. С этой целью важно часто менять положение больного. Для облегчения этого процесса используются различные приспособления, например простыни-слайдеры и специальные подъемники.
Любое лечение пролежней может быть назначено только врачом, который определит степень поражения и порекомендует подходящие препараты.
Накладывание на места образования пролежней повязки Бранолинд Н с перуанским бальзамом или повязки HydroClean Plus, предактивированные раствором Рингера, способствует увлажнению поверхности раны, ускоряет отторжение некроза и стимулирует очищение раны. Повязки не прилипают к ране, их можно удалить, не причиняя дискомфорта пациенту.
Диета при пролежнях
Сбалансированная диета для больного с пролежнями должна включать достаточное количество витаминов A, С, группы B и белковой пищи: молочные продукты, яйца, нежирное мясо и рыбу.
Кормить больного нужно небольшими порциями 4–6 раз в день. Необходимо следить, чтобы пациент употреблял достаточное количество жидкости.
Последствия и прогноз
Последствия пролежней при отсутствии своевременного лечения чрезвычайно серьезны, они могут усугубить общее тяжелое состояние пациента вследствие инфицирования ран.
При медленном заживлении пролежня возможно развитие остеомиелита костных тканей. В редких случаях внутри язвы возникает плоскоклеточная карцинома. Могут образовываться свищи, флегмоны, развиваться кальцификация тканей. Наиболее серьезными осложнениями являются бактериемия, менингит и эндокардит. Если пациента с пролежнями оставить без врачебной помощи, эти состояния приводят к летальному исходу.
Важно помнить, что сами по себе глубокие повреждения тканей не проходят, и при отсутствии лечения прогноз всегда неблагоприятный. Чем раньше и активнее начинается лечение, тем благоприятнее прогноз на выздоровление. Так, повреждения кожи первой стадии могут быть вылечены без каких-либо негативных последствий при условии, что убирается давление на кожу, путем изменения положения тела больного. После полугода интенсивного лечения пролежней второй стадии, выздоровление наблюдается в 70% случаев. При лечении поражений третьей стадии полностью избавиться от недуга можно лишь в половине случаев. На четвертой стадии даже при интенсивной помощи процент излечения составляет только 30%.
Пролежни возникают как осложнение различных заболеваний, при которых ткани недополучают питание или сдавливаются, смещаются в виду внешних факторов. Осложнения возникают не только у лежачих больных — язвы на кожных покровах формируются при внешнем давлении, особенно на участках с костными выступами.
У недвижимых пациентов сосуды и кожа сдавливаются, а из-за застойных процессов ткани отмирают на участках, где тело соприкасается с постелью:
- скулы и лобок поражаются в положении лежа на животе;
- пролежни на спине, ногах возникают от длительного лежания лицом вверх;
- бедра, лодыжки и колени страдают от лежания на боку.
Причиной пролежней становится как сухость так и переувлажнение кожных покровов. Чрезмерная сухость чревата отшелушиванием кожи и появлением трещин, а влажность открывает путь инфекции к пораженным участкам. Ситуацию усугубляет нарушение кровообращение в сдавленных участках.
Среди пациентов с пролежнями:
- люди в возрасте;
- с переломами бедра;
- с тетраплегией (параличом);
- пациенты в реанимации;
- госпитализированные больные;
- лежачие больные в домашних условиях.
Для оценки рисков развития пролежней принята шкала Нортона, где учитывается несколько критериев состояния пациента:
- общее физическое состояние: от хорошего до очень плохого;
- состояние психики: от ясного сознания до ступора;
- активность: от возможности свободного передвижения до лежачего состояния вследствие болезни;
- подвижность: от нормальной подвижности до полной неподвижности;
- недержание: наиболее критичным является отсутствие контроля за выделением мочи и кала.
Каждый критерий оценивается баллами от 1 до 4. При сумме баллов менее 14 говорят о высоком риске развития пролежней.
Успех зависит и от того, насколько поддается лечению основное заболевание, и от условий содержания пациента, а главное - от качества ухода за больным. Известны случаи, когда хорошо и быстро залеченный пролежень проявляется вновь в связи с отсутствием надлежащего гигиенического ухода.
Что нужно сделать для профилактики пролежней
 Важно своевременно взяться за лечение пролежней с учетом рекомендаций врачей. Учитывая сложность и длительность терапии, профилактика пролежней у лежачих больных становится обязательным мероприятием. Следующие рекомендации помогут снизить риск формирования язв на коже у пожилых людей и лежачих больных:
Важно своевременно взяться за лечение пролежней с учетом рекомендаций врачей. Учитывая сложность и длительность терапии, профилактика пролежней у лежачих больных становится обязательным мероприятием. Следующие рекомендации помогут снизить риск формирования язв на коже у пожилых людей и лежачих больных:
- каждые 2 часа поворачивать больного с одного бока на другой. Положение на боку в 90 градусов недопустимо, укладывать больного на бок можно только под углом 30 или 60 градусов. используя для этого обычные подушки, по возможности приподнять верхнюю часть тела;
- при недержании менять подгузники по мере интенсивности проявления индикатора наполнения (расположенного на передней части подгузника, посредине;
- приобрести специальный противопролежневый матрас, наполненный шариками из пенопласта или воздухом. Специальные матрасы и покрытия увеличивают площадь соприкосновения тела с поверхностью, тем самым снижая давление и препятствуя сдвигам. При тяжелых стадиях пролежней можно рекомендовать проницаемые воздушные матрасы. Поток воздуха оказывает подсушивающее воздействие на гиперемированную кожу, а силиконовые шарики способствуют нормализации кровотока в поврежденной области.
- контролировать состояние кожи, чтобы своевременно оказать помощь;
- очищать кожу больного как минимум дважды в неделю.
Грамотные профилактические действия вкупе с использованием современных средств по уходу способны предотвратить проблемы или существенно снизить риск возникновения пролежней. Специальная защитная пена с оксидом цинка защитят кожу от раздражающего действия мочи и кала.
Если пролежни уже появились, следует сразу уведомить врача и по его рекомендации начать лечение, чтобы ускорить заживление кожи и предотвратить некроз.
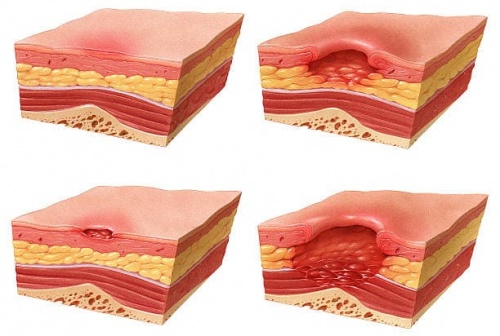
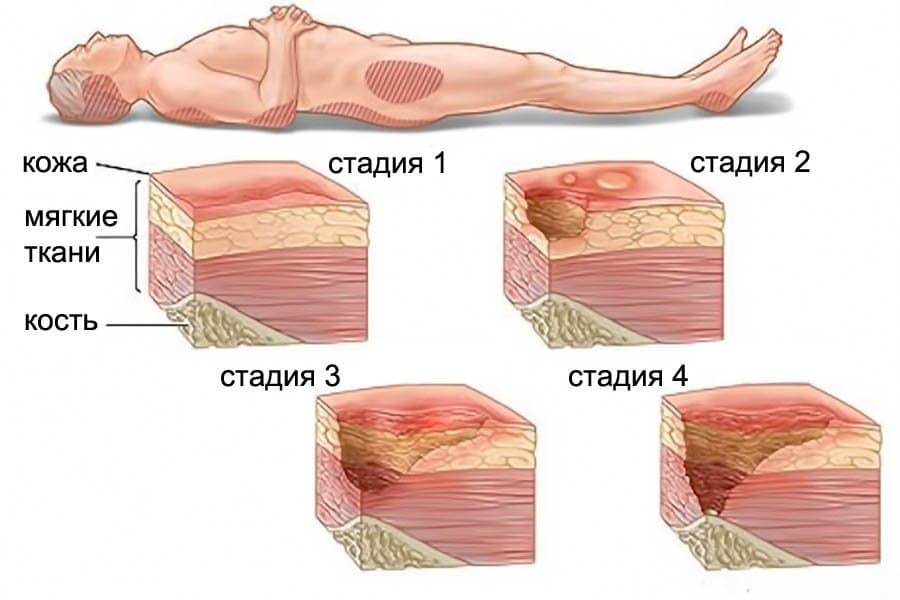
Стадии развития пролежней
Правильная терапия начинается с определения стадии заболевания. Пролежни способны проявиться быстро — за 2 часа лежания без движений. Ткани сдавливаются под массой тела и недополучают питание, что нарушает обменные процессы, а в тяжелых ситуациях приводит к некрозу. По классификации пролежни делятся на 4 стадии с учетом степени поражения кожи:
- I стадия — кожа краснеет, становится грубой, часто отекает. Структурных нарушений пока нет, поэтому своевременно принятые меры позволят быстро устранить проблему.
- II стадия — верхний слой эпидермиса утрачивает целостность, начинается эрозия и отслоение подкожной клетчатки.
- III стадия — некроз участков кожи, под которыми видна жировая и мышечная ткань. Часто рана наполняется гноем.
- IV стадия — самая тяжелая стадия, когда в процесс разрушения вовлекаются костная ткань и сухожилия. Раны глубокие, заполнены гноем.
В тяжелых запущенных случаях стадия развития пролежня не может быть определена, если рана лишена эпидермиса, покрыта продуктами омертвения и остатками разложившихся тканей. В этом случае рану необходимо очистить, стадировать степень поражения и по возможности перейти к лечению.
Следует отметить, что пролежни не обязательно последовательно проходят стадии развития, начиная с первой. Случается, что впервые пролежни проявляются в виде глубоких язв. Некротизация может начаться с подлежащих тканей, не затрагивая эпидермиса. В этом случае диагностика пролежней может быть весьма затруднена, особенно с учетом снижения общей чувствительности пациента.
Оценив состояние пациента, врач порекомендует подходящее в конкретной ситуации средство от пролежней для лежачих больных.
Лечение пролежней I и II стадии
 После выявления начальных стадий заболевания, важно обеспечить правильный уход за пролежнями — алгоритм действий будет примерно следующим:
После выявления начальных стадий заболевания, важно обеспечить правильный уход за пролежнями — алгоритм действий будет примерно следующим:
- поддерживать чистоту и нормальное состояние кожи (не сухое и не слишком влажное). Использовать антибактериальное мыло не нужно — оно устраняет не только вредные, но и полезные бактерии. Удобнее пользоваться специальными лосьонами или влажными салфетками. После очищения кожу не вытирать, а промокнуть;
- пересушенную кожу увлажнять специальным кремом, не провоцирующим аллергию. Чересчур влажную кожу можно подсушить детской присыпкой или другим средством, которое порекомендует врач;
- массировать покрасневшие участки не следует — допустимо растереть кожу вокруг махровым полотенцем;
-
при недержании мочи – следить за наполняемостью подгузника (по индикаторной ленте наполняемости) или урологических трусов.
При появлении пузырьков с серозным или геморрагическим содержимым и их вскрытии рана плохо заживает. По согласованию с лечащим врачом можно применять специальные мазевые повязки Branolind N, или врач может назначить вам гидротерапию (повязки HydroClean plus и HydroTac от «ПАУЛЬ ХАРТМАНН»). Обработка пролежней в домашних условиях такими средствами снизит риск развития некроза тканей и ускорит заживления раны.
Гидрогелевые и гидроколлоидные повязки можно оставлять на ране от 3 до 7 дней в зависимости от интенсивности отделения экссудата.
При сильной экссудации эффективны альгинатные повязки. Также их накладывают после хирургической очистки раны. Повязка может защищать рану до 7 дней, необходимо лишь отслеживать количество впитанного экссудата.
На всех стадиях лечения необходимо осуществлять контроль инфекционного заражения. Опасения должны вызывать такие симптомы, как резкое повышение температуры, внезапные лихорадочные состояния, изменение запаха, повышение уровня лейкоцитов и т.д.
Лечение пролежней III и IV стадии
Глубокий пролежень (III и IV степени) лечат по аналогии с терапией гнойных ран. Существует стандартный алгоритм действий, который корректируется с учетом состояния пациента. Когда рана заполнена некротизированными тканями и гноем, необходимо снять отечность, обеспечить отток гноя, подавить бактериальное обсеменение поврежденного участка. Далее, когда рана очистится от гноя, необходимо стимулировать рост здоровых тканей.
Уход за раной включает три последовательные процедуры: промывание, очистку раны от некротизированных тканей и гнойного отделяемого (санации) и перевязки. Для промывания используют физраствор в количестве, необходимом для полного устранения отделяемого из раны.
Способов очищения раны от некротизированных тканей существует множество. Подобрать наиболее подходящую методику может только врач, исходя из состояния больного.
Механическая очистка может включать в себя обильное промывание под давлением, наложение повязок. Метод показан при заполнении раны рыхлым содержимым.
Хирургическая санация производится если рана покрыта плотным струпом, присутствуют глубокие очаги поражения, распространившиеся в область кости и сухожилий.
Небольшие раны хорошо поддаются лечению с помощью гидроколлоидных повязок. Этот метод особенно эффективен при наличии присоединенных инфекций.
Мягкие фиброзные ткани хорошо удаляются ферментными средствами. Такое лечение не усугубляет страданий пациента и может быть осуществлено обычным медицинским персоналом.
Наиболее экзотическим методом очищения ран от некротического содержимого является биохирургия - омертвевшие ткани удаляются с помощью специальных личинок насекомых. При всей своей оригинальности метод хорошо себя зарекомендовал при очищении ран, которые не могут быть очищены хирургическим путем, например, при глубоком поражении костей.
Стандартно пролежни 3–4 степени (стадии) лечат одновременно медикаментозным и хирургическим способом. Врач иссекает омертвевшие ткани, а для очищения и заживления назначает повязки из серии HydroClean, Hydrosorb gel, PermaFoam cavity. Большие глубокие повреждения, когда приходится иссекать обширные участки некроза, требуют аутодермопластики. Это операция, при которой рану закрывают лоскутом кожи, взятым у самого пациента. Желательно вовремя заметить и предотвратить развитие пролежней, чтобы не допустить тяжелых последствий. О способах применения повязок, частоте использования и необходимости назначения других методов лечения проконсультируйтесь с врачом!