Диабетическая стопа: симптомы и лечение
Содержание:
Синдром диабетической стопы — одно из самых частых и серьезных осложнений при сахарном диабете (см. фото). По разным оценкам этому заболеванию подвержены от 3 до 10% все больных сахарным диабетом. Понятие описывает ряд изменений тканей, сосудов, периферических нервов, мышц и костей в нижних отделах ног, приводящих в ходе патогенеза к образованию язв, поражений костей и суставов, возникновению гнойно-некротических процессов. Код по МКБ-10 определяется отдельно в каждом случае, поскольку существует множество форм диабета. При первых признаках диабетической стопы необходимо обратиться за врачебной помощью.
Причина возникновения патологии кроется в недостаточном кровоснабжении ввиду повреждения сосудов и нервов, вызванного диабетом, приводящей к трофическим изменениям в структуре тканей. При игнорировании происходящих изменений и отсутствии соответствующего лечения пациенту может грозить гангрена и ампутация конечности.
При сахарном диабете высокий уровень глюкозы в крови не сразу вызывает изменения в трофике тканей, поэтому на начальном этапе синдром диабетической стопы развивается латентно. Может пройти до 7–10 лет, прежде чем изменения станут заметными и плохо поддающимися лечению. Чаще всего синдрому диабетической стопы подвержены люди старше 50 лет.
Классификация
 В мировой медицине принято несколько вариантов классификации синдрома диабетической стопы (СДС):
В мировой медицине принято несколько вариантов классификации синдрома диабетической стопы (СДС):
- по глубине распространения язвенного дефекта по Вагнеру. Эта классификация описывает только необратимые изменения в тканях;
- тяжести инфекционного процесса — угрожаемой или не угрожаемой ампутации конечности;
- глубине поражения и наличии признаков инфицирования по 12 градациям в зависимости от причин возникновения.
В отечественной нейропатологии различают три основные формы диабетической стопы:
- нейропатическую — изменения в периферических нервах. Снижается чувствительность стопы, кожа ступни и голени иссушается и истончается, образуются грубые мозоли, незаживающие трещины в межпальцевом пространстве. При этой форме высок риск быстрого развития флегмоны;
- ишемическую, возникающую при ухудшении сосудов, встречается в 5–10% случаев. В этом случае происходит поражение мелких сосудов нижних конечностей, ткани недополучают кислород, что приводит к отекам. При этом чувствительность стопы не нарушается, мозоли не образуются, стопа не деформируются, но нарушение кровоснабжения приводит к образованию волдырей, которые при отсутствии лечения переходят в стадию язв;
- нейроишемическую, вызванную заболеваниями нервов и сосудов. Этой форме подвержены 25–40% пациентов. Сложность лечения состоит в высоком риске хирургического вмешательства, обусловленного в ряде случаев невозможностью анестезии из-за сопутствующих заболеваний.
Каждый случай имеет принципиально иной подход к диагностике и лечению недуга.
Основные причины возникновения синдрома диабетической стопы
Основные причины возникновения синдрома диабетической стопы у больных вызваны проблемами кровообращения и поражением периферических нервов.
В норме инсулин вырабатывается поджелудочной железой и поддерживает баланс глюкозы в крови. При сахарном диабете образуется недостаток инсулина, из-за чего избыток глюкозы накапливается в крови и постепенно проникает в ткани.
Повышение уровня глюкозы, нарушения белково-жирового обмена приводят к поражению мелких сосудов (микроангиопатии) и периферических нервов в нижних отделах ног. Это вызывает патологические изменения в тканях и увеличивает риск возникновения гангрены.
Макроангиопатия или атеросклеротическое поражение крупных сосудов является причиной снижения проходимости артерий ног, что ведет к ухудшению кровотока, гипоксии тканей и образованию некротического процесса.
Поражение периферических нервов вследствие хронической гипергликемии проявляется в снижении болевой, температурной, тактильной и вибрационной чувствительности вплоть до полной ее утраты.
Перечисленные факторы приводят к ухудшению эластичности связок, нарушению нормальной подвижности, а в итоге к образованию зон повышенного давления на стопе так, что это способствует развитию изъязвления.
Синдром диабетической стопы — довольно частое осложнение при сахарном диабете. Высокий уровень холестерина, гипертоническая болезнь, курение, употребление алкоголя также значительно повышают риск его возникновения.
Признаки диабетического поражения ног
Первое время заболевание не приносит видимого беспокойства, многие больные просто не обращают внимания на кратковременный дискомфорт, а к врачу обращаются на более поздних стадиях. Поэтому так необходимо обращать внимание на ранние признаки диабетической стопы при сахарном диабете.
Описание основных симптомов:
- жгучие боли, ощущение мурашек, покалывание;
- снижение чувствительности вплоть до полного исчезновения;
- бледность кожи или пигментация коричневого цвета;
- сухость, шелушение;
- образование волдырей и плохо заживающих мозолей и трещин;
- выпадение волосков на пальцах ног;
- ороговение тканей;
- деформация стопы.
Клиническая картина выглядит следующим образом:
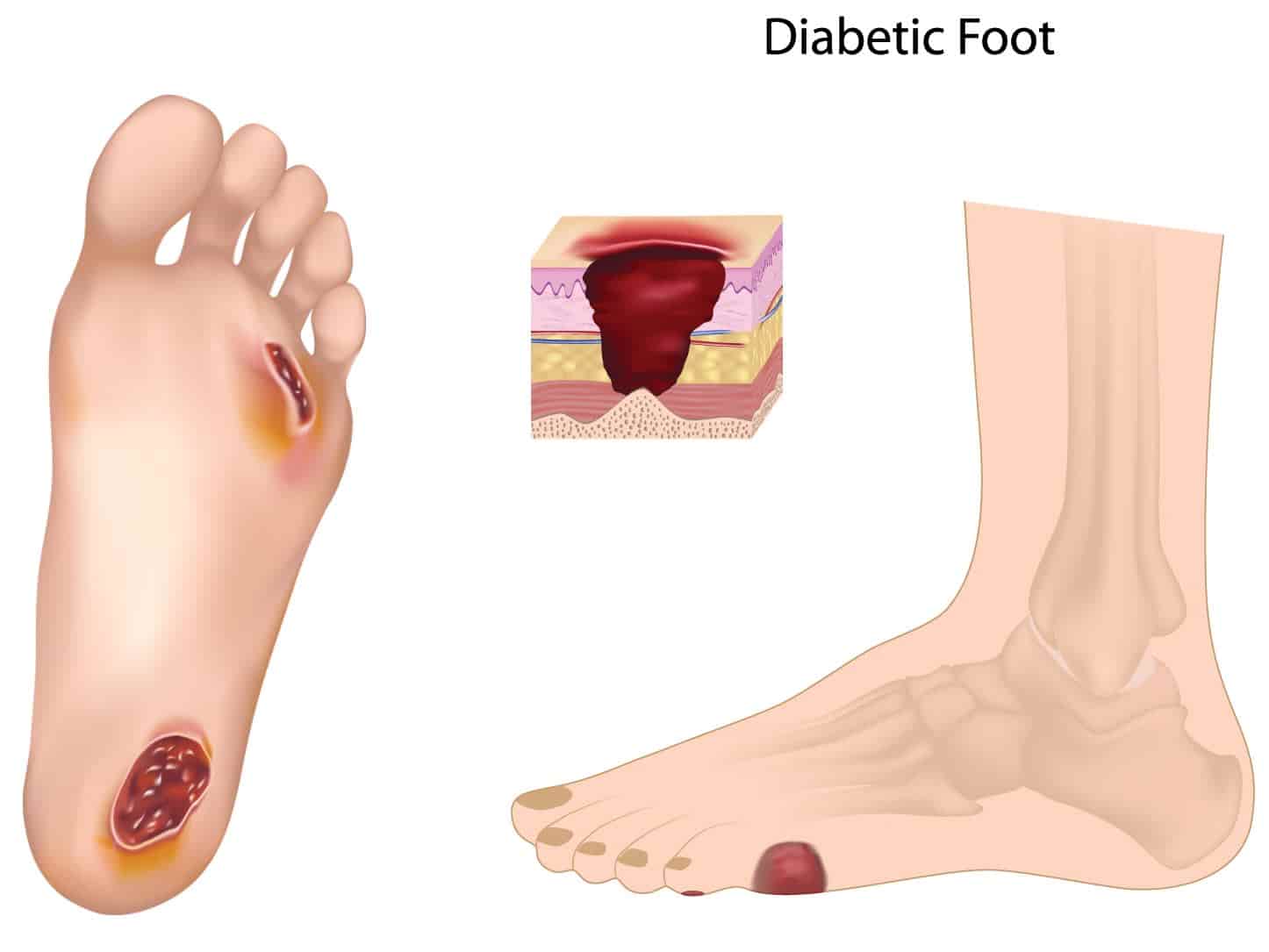
- на начальной стадии происходит деформация стопы, образуются волдыри и мозоли. Из-за нарушения кровообращения ткани восстанавливаются медленно и даже небольшие повреждения кожи заживают трудно;
- на поверхности кожи образуются язвы, которые пока не проникают вглубь тканей;
- на второй стадии язвы распространяются вглубь дермы, поражают мышцы и суставы. Повреждение суставов нарушает нормальную кинематику движений, что усиливает риск травм. Ослабленный организм хуже противостоит заражению грибковыми и бактериальными инфекциями;
- на третьей стадии поражение затрагивает костные структуры. При отсутствии надлежащего лечения может развиться остеомиелит;
- длительно незаживающие раны способствуют возникновению гнойных воспалений, что при плохом сценарии развития болезни чревато гангреной и ампутацией. Гангренозные изменения начинаются с кончиков пальцев. Своевременное хирургическое вмешательство на этом этапе может спасти конечность;
- на пятой стадии гангрена перекидывается со стопы на голень, процесс становится необратимым. Спасти жизнь пациента можно только с помощью ампутации.

Группы риска развития СДС
Развитие синдрома диабетической стопы возможно у каждого пациента с сахарным диабетом, но особенно подвержены ему больные:
- с заболеваниями сосудов и периферической нейропатией;
- с язвами и ампутациями;
- с гипертонической болезнью и повышенным уровнем холестерина;
- с другими осложнениями диабета;
- с вредными привычками — пристрастием к алкоголю и табакокурению.
Причины развития диабетической стопы:
- грибковые инфекции, способствующие распространению поражения вглубь тканей;
- травматизм — высокая вероятность из-за снижения чувствительности;
- низкая скорость заживления повреждений из-за нарушения кровотока;
- неудобная обувь, провоцирующая образование мозолей;
- врастание ногтей — острые углы травмируют кожу и способствуют инфицированию.
Принято различать следующие группы риска:
I — чувствительность сохранена, пульсация прощупывается. Необходимо проходить осмотр не реже раза в год, чтобы не пропустить, как начинается заболевание.
II — чувствительность нарушена, дистальная пульсация отсутствует, деформации стопы.
III — наличие язв, отсутствие чувствительности, ампутации в анамнезе.
Диагностика синдрома диабетической стопы
Многих пациентов интересует, к какому врачу обращаться при подозрении на синдром диабетической стопы? Диагноз ставят на основе обследования эндокринолога и невролога, а внешним видом стопы занимается подиатр или хирург.
Используются следующие методы диагностики:
- осмотр и пальпация нижних конечностей;
- ультразвуковое дуплексное сканирование (УЗДС) и рентгеноконтрастная ангиография — оценивается состояние пораженных периферических артерий;
- компьютерная томография (КТ) и рентгенография стоп — оценивается состояние костей, наличие остеомиелита и остеоартроза;
- исследование микрофлоры и отделяемого диабетической язвы стопы;
Лечение диабетической стопы
 На разных стадиях заболевания применяются различные методы лечения синдрома диабетической стопы. Они подбираются в зависимости от уровня артериальной недостаточности в дистальных отделах нижних конечностей и выраженности патологических изменений в тканях.
На разных стадиях заболевания применяются различные методы лечения синдрома диабетической стопы. Они подбираются в зависимости от уровня артериальной недостаточности в дистальных отделах нижних конечностей и выраженности патологических изменений в тканях.
Медикаментозная терапия
Снижение болевого синдрома достигается применением спазмолитиков и миорелаксантов. Препараты, содержащие липоевую кислоту, назначают для улучшения тканевого метаболизма и оказывают антитоксическое действие. Для улучшения работы и восстановления стенок сосудов применяют препараты, стимулирующие венозный отток. В случае инфицированных ран показано лечение антибактериальными препаратами.
Необходимо сочетать эти препараты с базовыми средствами для лечения основного заболевания — сахарного диабета (СД). С этой целью врач назначает препараты, улучшающие углеводный и липидный обмен.
Хирургическое вмешательство
Хирургическое лечение применяется только в том случае, когда консервативные методы оказались малоэффективными. К ним относятся:
- шунтирование сосудов и восстановление артерий;
- некрэктомия отдельных участков;
- ампутация, в том числе высокая.
Физиотерапия
Физиотерапевтическое лечение является наиболее универсальным методом, применяемом при синдроме на разных стадиях течения болезни. Физическое воздействие направлено на повышение эластичности стенок сосудов, улучшение кровотока, снятие спазма. Выполнять физиотерапевтические процедуры необходимо в специализированном сосудистом центре под наблюдением опытных врачей.
Средства магнитотерапии способствуют снижению болевого синдрома и особенно показаны больным, у которых течение СД сопряжено с гипертонией и ишемической болезнью сердца. Кроме того, магнитотерапия оказывает легкий седативный эффект.
Лазерная терапия используется при лечении язвенных поражений стопы и внутривенного облучения крови. Электрофорез и фонофорез позволяют повысить эффективность вводимых лекарственных препаратов. А для улучшения кровотока, снижения отечности и возвращения чувствительности тканям стопы используется баротерапия и гипербарическая оксигенация.
Комплекс применяемых мер, направленных на лечение синдрома диабетической стопы, позволяет добиться значительного улучшения состояния больного как в условиях клиники, так и на амбулаторном лечении.
Основные правила ухода за ногами
За диабетическими стопами необходимо ухаживать ежедневно, соблюдая несложные правила профилактики:
- тщательная гигиена, в том числе межпальцевого пространства;
- обработка ороговевших мест пемзой;
- увлажнение пересохшей кожи кремом;
- регулярная замена носков. Носки и чулки должны быть из натуральной ткани и подобраны точно по размеру, чтобы не образовывались складки и сборки и не происходило сдавливание тканей стопы и голени;
- ношение просторной удобной обуви.
Помимо этого, важно аккуратно подстригать ногти по прямой линии, не пользоваться лечебными средствами без назначения врача, ежедневно делать гимнастику для улучшения кровотока и проходить регулярные врачебные осмотры.
Чего делать не следует:
- ходить босиком даже после заживления всех язв и других повреждений;
- подвергаться переохлаждению;
- отогревать ноги посредством растирания, распаривания и использования грелки;
- заклеивать повреждения пластырем без консультации с врачом. Следует пользоваться только специальными повязками, которые назначит врач.
Возможные осложнения диабетической стопы
Синдром диабетической стопы — одно из самых тяжелых осложнений при позднем обнаружении сахарном диабете. Если отнестись к лечению без должного внимания, болезнь будет развиваться по худшему сценарию, что может привести к ампутации конечности и летальному исходу.
Синдром диабетической стопы сопровождается пониженной чувствительностью конечности, что, в свою очередь, спровоцировано нарушением кровообращения. В этом случае образование язвы, скрытой сухим струпом, может пройти незамеченным до тех пор, пока дно раны не достигнет костей и сухожилий.
Несвоевременное лечение заболевания может привести к таким осложнениям, как:
- гнойные поражения и некроз тканей (встречаются у 10–15% пациентов);
- гангрена;
- ампутация конечности (выполняется в 10–24% случаев).
Ампутация пораженной конечности не избавляет от причины, вызвавшей патологию. Наоборот, следует еще тщательнее придерживаться наставлений врача. Если пациент после ампутации не получает лечения основного заболевания, то в половине случаев в течение пяти лет велика вероятность ампутации второй конечности, а в 40% случаев возможен летальный исход.
После заживления язвы также следует продолжать наблюдаться у врача, в противном случае вероятность рецидива составляет 70% в ближайшие пять лет.
Прогноз и профилактика
Негативный прогноз при синдроме диабетической стопы более вероятен при наличии следующих факторов:
- серьезные нарушения кровообращения в области нижних конечностей;
- остеомиелит, который повышает риск рецидива на 20–30%;
- некротические и гангренозные проявления;
- инфицирование ран;
- отсутствие квалифицированной медицинской помощи.
Для минимизации рисков важно своевременно диагностировать сахарный диабет и приступить к лечению как можно раньше.
Ампутации можно избежать. Для этого необходимо проводить профилактические мероприятия:
- ежедневно осматривать поверхность стоп, проводить гигиену нижних конечностей, после чего тщательно высушивать кожу;
- избегать потертостей и мозолей — носить просторную обувь, а носки надевать швами наружу;
- избегать порезов, ни в коем случае не ходить босиком;
- не допускать перегрева, что вполне вероятно, поскольку чувствительность кожи значительно снижена;
- самостоятельно не удалять натоптыши и мозоли;
- регулярно посещать лечащего врача.
!Статья предназначается для пациентов с диагностированной у врача болезнью. Не заменяет прием врача и не может использоваться для самолечения и самодиагностики.
